چه انواعی از بیهوشی در طی عمل جراحی سرپایی استفاده میشود؟
زمانی که بیمار به علت جراحت و یا بیماری تحت عمل جراحی سرپایی قرار میگیرد از داروهای بیهوشی استفاده میشود. داروهای بیهوشی عصبها را در مرکز درد، در طی عمل جراحی مسدود میکنند.
چهار نوع از بیهوشی در عمل جراحی سرپایی مورد استفاده قرار میگیرد:
- بیهوشی عمومی (General anesthesia )
- بیحسی موضعی (Local anesthesia)
- بیحسی منطقهای (Regional anesthesia)
- بیهوشی مانیتورینگ درون وریدی (Monitored anesthesia care (IV) sedation)
نکات و توصیههای پزشکی قبل و بعد از عمل جراحی سرپایی
در ادامه به دستورالعملهای پیش و بعد از انجام عمل جراحی سرپایی خواهیم پرداخت.
قبل از جراحی
- پزشک جراح، پیش از انجام عمل بیمار را از نظر سلامتی به دقت ارزیابی خواهد کرد. اگر جراح متوجهی مشکلی شود، لازم است که بیمار قبل از عمل توسط پزشک عمومی به دقت معاینه شود.
- با وجود اینکه بیشتر افراد با پزشک متخصص بیهوشی خود تا روز جراحی ملاقات نمیکنند، این پزشک نقش بسیار مهمی در آماده سازی بیمار در شرایط دشوار جراحی دارد. چه قبل و یا در روز جراحی، پزشک اطلاعات پزشکی بیمار را بررسی خواهد کرد و با توجه به شرایط بیمار و مشورت با او و خانواده اش بهترین و مناسبترین روش جراحی را اعمال خواهد کرد. در این زمان متخصص بیهوشی میتواند به سوالات و نگرانیهای بیمار و خانوادهاش گوش دهد.
- افرادی با مشکلات پزشکی مانند حملههای قلبی خفیف یا سکتهها، فشار خون بالا، دیابت، اسم و بیماری مزمن انسدادی ریه پیش از عمل جراحی حتماً باید با پزشک و یا متخصص بیهوشی ملاقات کنند. در این ملاقات پزشک به اطلاعات زیر نیاز دارد:
- نسخهای از اطلاعات پزشکی، به خصوص نوار قلب و نتایج آزمایشهای مربوط به قلب و ریه و نتایج تستهای آزمایشگاهی اخیر
- لیستی از مشکلات پزشکی و عملهای جراحی قبلی، شامل هر گونه مشکلی که در جراحیهای قبلی رخ داده است.
- لیست کاملی از داروهای مصرفی چه داروهای تجویزی و چه داروهای بدون نیاز به نسخه پزشک، ویتامینها، گیاهان دارویی و دیگر مکملها به همراه مقدار مصرف آنها
- لیستی از داروها که منجر به واکنش آلرژیک و یا دیگر مشکلات برای بیمار میشود
- ارزیابی پیش از عمل تا حد زیادی به کاهش ترس و استرس ناشی از عمل و بیهوشی کمک میکند، از طرفی دیگر با سوالاتی که مطرح میشود، پزشک اطمینان حاصل میکند که بیمار به خوبی نسبت به شرایط خود آگاهی دارد. همچنین ارزیابی پیش از عمل به پزشک کمک میکند تا اطمینان حاصل کند که بیمار پیش از عمل در بهترین شرایط قرار دارد.
- برخی از اوقات، پیش از عمل لازم است که داروهای مصرفی بیمار تغییر کند و یا اضافه شود و یا اینکه تستهای بیشتری انجام شود.
در مواقع نادر هم، امکان دارد پزشک متخصص بیهوشی برای ارزیابیهای بیشتر جراحی را لغو و یا حتی به تعویق بیندازد.
پیش از رسیدن به مرکز جراحی
- پیش از انجام عمل جراحی غذا نخورید و چیزی ننوشید. در غیر صورت در حین بیهوشی استفراغ رخ داده و باعث بروز آسپیراسیون پنومونی (aspiration pneumonia) یا عفونت ریه ناشی از بازگشت غذا میشود. در این حالت محتویات معده وارد ریهها شده و باعث بروز مشکلات تنفسی خواهد شد. پزشک جراح یا یک متخصص بیهوشی باید در مورد اینکه تا چند ساعت قبل از عمل چیزی خورده شود به بیمار اطلاعات لازم را بدهند.
- ممکن است از بیمار خواسته شود که مصرف گروهی از داروها مانند داروهای قلبی را ادامه دهد ولی از مصرف گروه دیگری از داروها همچون آسپرین و یا رقیقکنندههای خون، چندین روز پیش از عمل را متوقف کند. این دستورالعملها باید به دقت انجام شوند، هر گونه اشتباهی در انجام دقیق آنها منجر به لغو و یا به تعویق انداختن جراحی خواهد شد.
- از پوشیدن جواهرات خودداری کنید. چرا که هم امکان گم شدن آنها وجود دارد و یا اینکه در صورت تنگ بودن، امکان بروز التهاب پوستی هم وجود خواهد داشت.
- آرایش نکنید، چرا که مواد آرایشی باعث لکه دار شدن لباسها شده و از طرفی چسبیدن چسبها را سخت خواهند کرد.
- در روز عمل لنزهای تماسی استفاده نکنید. این لنزها ممکن است گم شده، از چشم خارج شده و یا اینکه حتی باعث آسیب چشمی شود.
- پیش از انجام عمل جراحی، دندانهای مصنوعی خود را خارج کنید.
بعد از عمل جراحی سرپایی چه اتفاقی رخ میدهد؟
بعد از پایان جراحی، تیم بیهوشی بیمار را به اتاق ریکاوری منتقل میکنند، در این مکان اثرات داروهای بیهوشی کم کم از بین رفته و بیمار به هوش خواهد آمد. ریکاوری بین یک تا چند ساعت ادامه خواهد داشت.
در حالت ایدهآل، بیمار با درد کم و یا هیچ گونه درد و یا ناراحتی بیدار خواهد شد. اگر بیمار درد خاصی را تجربه کند، پرستاران و کادر درمانی به سرعت وارد میشوند.
بیمار به شدت تحت نظر خواهد بود و در صورت بروز مشکلاتی همچون تهوع، استفراغ، لرز و فشار خون بالا یا پایین اقدامات لازم درمانی انجام خواهد شد. همچنین تا زمانی که بیمار در اتاق ریکاوری قرار دارد، پزشک متخصص بیهوشی در دسترس خواهد بود..
چه مدت زمانی بعد از عمل جراحی سرپایی میتوان به خانه بازگشت؟
هر کدام از مراکز درمانی که عملهای سرپایی در آنها انجام میشود برای ترخیص بیمار مقررات و دستورالعملهای خاص خود را دارند که باید به دقت بررسی شوند. بیمار قبل از مرخص شدن باید از نظر موارد زیر بررسی شود:
- داشتن علائم حیاتی ثابت (ضربان قلب، فشار خون، ریتم تنفسی، درجه حرارت و شدت درد)
- داشتن توان غذا خوردن و آشامیدن (توان مصرف غذا و نوشیدنی از آنجایی اهمیت دارد که داروهای خوراکی برای کاهش درد و پیشگیری از بروز عفونت باید به بیمار داده شوند)
- توان خالی کردن مثانه
- راه رفتن بدون کمک دیگری
یک فرد بالغ باید در هنگام ترخیص بیمار در بیمارستان حضور داشته باشد. این فرد باید تا ۲۴ ساعت بعد از عمل هم بیمار را همراهی کند. این فرد علاوه بر رفع نیازهای بیمار در صورت بروز مشکل، کمک خبر خواهد کرد
پیش از مراجعه به منزل، همراه بیمار و یا خود او باید اطلاعات زیر را از بیمارستان دریافت کرده و به دقت یادداشت کند:
- در صورت بروز مشکل و عوارض جانبی با چه کسی باید تماس گرفت؟
- برای از بین رفتن درد باید چه داروهای مصرف کرد؟
- سطح فعالیت بیمار تا چه حد باید باشد و چه زمانی میتوان به محل کار مراجعه کرد؟
- چه زمانی میتوان غذا خورد؟
- در صورت نیاز به ارزیابی بعد از عمل و با بستری شدن به کجا باید مراجعه کرد؟
عوارض جانبی و مشکلات ناشی از عمل جراحی سرپایی کدامند؟
جراحی سرپایی بسیار بیخطر است و امکان بروز مشکلات در آن بسیار کم است. اما با این همه امکان بروز مشکلات و عوارض جانبی در هر عمل جراحی، حتی انواع خفیف آن وجود دارد. برخی از خطرات جراحی سرپایی به فرایند بیهوشی و برخی دیگر به مراحل جراحی مرتبط است.
برخی از عوارض جانبی و مشکلات جراحی سرپایی عبارتند از:
- تهوع
- استفراغ
- گلو درد
- احساس ناراحتی در محل عمل
با وجود اینکه بروز مشکلات جدی، در طی جراحی سرپایی نادر است، حمله قلبی، سکته، خونریزی شدید و حتی مرگ هم ممکن است در طی این نوع جراحیها رخ دهد.
برخی از افراد بعد از جراحی سرپایی نیاز به بستری در بیمارستان پیدا میکنند. اگر بعد از مرخص شدن بیمار از بخش جراحی سرپایی مشکلی برای بیمار پیش بیاید، پزشک باید بلافاصله کارهای درمانی لازم را انجام دهد. هر چه قدر که پزشک زودتر در محل حاضر شود و درمانهای لازم را انجام دهد، کمتر خطر مشکلات بلند مدت بیماران را تهدید خواهد کرد.
لیست جراحیهای سرپایی
عملهای رایجی که امروزه در دستهی عملهای جراحی سرپایی قرار میگیرند به شرح زیر هستند:
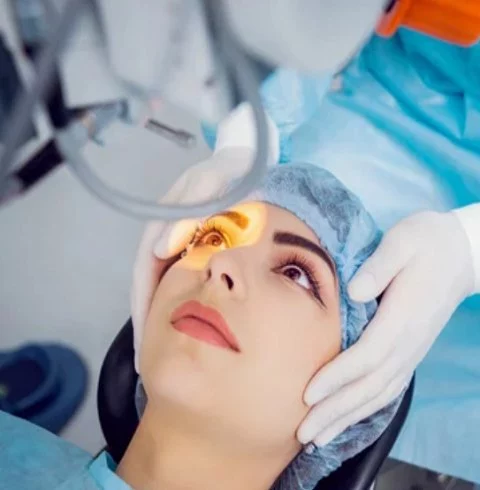
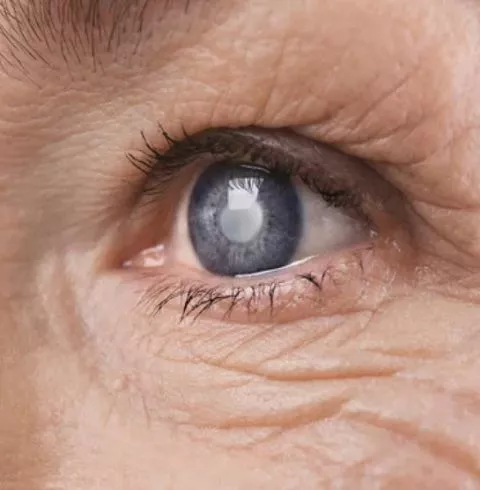
جراحی آب مروارید
آب مروارید یک بیماری شایع چشم است که روند بینایی را مختل کرده و حتی میتواند باعث نابینایی شود. این مشکل بینایی به دلیل تجمع پروتئین یا رنگ دانهها روی سطح عدسی ایجاد میشود و بنابراین زمانی که از بیرون به سطح چشم نگاه میکنیم، متوجه میشویم که سطح عدسی چشم کدر شده است.
آب مروارید معمولا با افزایش سن ایجاد میشود، اما گاهی حوادث، مشکلات مادرزادی، دیابت، سیگار کشیدن هم باعث آن میشود.
در جریان جراحی آب مروارید پزشک لنز چشم را با نوعی خاص از لنز مصنوعی تعویض میکند. این نوع از لنزها عدسک داخل چشمی (intraocular lenses) یا lOLs خوانده میشوند و اینکه چه نوع عدسی برای بیمار مناسبتر است به نظر پزشک و شرایط بیمار بستگی دارد.
جراحی آب مروارید بسیار رایج بوده و معمولا خطر بسیار کمی هم دارد. بسته به نوع عدسی استفاده شده، در بسیاری از موارد نیازی به بخیه زدن هم ندارد. اما با این همه امکان تاری دید و تحریک پذیر بودن چشمها در طی دوران ریکاوری وجود دارد.
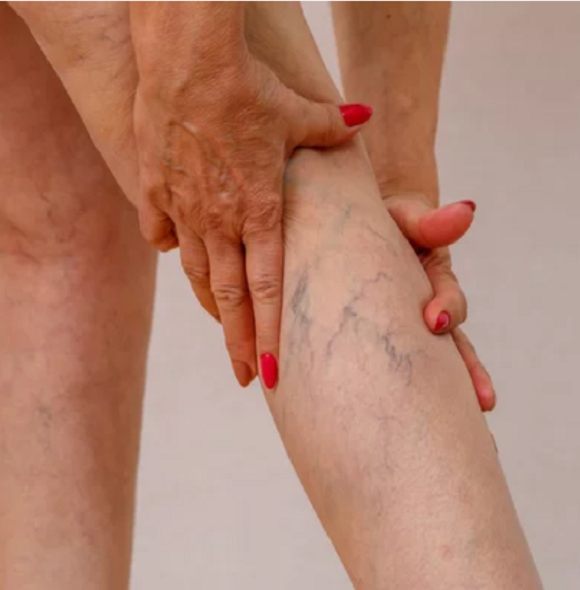
اسکلروتراپی یا ترمیم عروق
اسکلروتراپی (Sclerotherapy) برای درمان واریس و وریدهای عنکبوتی یا تلانژکتازی استفاده میشود. واریسها رگهای خونی برآمده، ورم کرده و پیچ خورده در پاها هستند و سیاهرگهای عنکبوتی هم رگهای خونی متورمی هستند که به راحتی در پاها، سینهها و صورت قابل مشاهده هستند.
هر دو عارضه به دلیل سابقه خانوادگی، شرایط شغلی، چاقی و تغییرات هورمونی رخ میدهند. واریسها و رگهای عنکبوتی بسیار دردناک بوده و در مواردی هم علامت خاصی ندارند و نیازی هم به درمان ندارند.
اسکلروتراپی یک درمان کمتر تهاجمی برای این دو عارضه به شمار میرود. این عمل جراحی از دههی ۱۹۳۰ انجام میشود. در طی این عمل یک محلول سالینی به رگ تزریق میشود. این محلول باعث میشود که دیواره رگهای خونی متلاشی شده و رگهای خونی به بافت زخمی تبدیل شوند. اگر رگ بزرگ باشد، فرایند تخریب رگ هفتهها و یا حتی ماهها طول خواهد کشید.
عوارض جانبی این روش درمانی بسیار کم است و معمولاً شامل خارش و کبودی است. پزشکان قبل از انجام این روش جراحی برای تست میزان حساسیت بدن، آزمایشهایی را انجام خواهند داد.
افرادی که تحت عمل جراحی سرپایی اسکلروتراپی قرار میگیرند، بلافاصله بعد از عمل میتوانند رانندگی کرده و به خانه بازگردند. از طرفی گاهی از بیمار خواسته میشود تا مدتی پس از عمل جوراب واریس به پا کرده و یا فعالیتهای عادی روزمرهی خود را اندکی کاهش دهند.
سپتوپلاستی
سپتوپلاستی (Septoplasty) یا بازسازی تیغه یا اصلاح انحراف تیغه میانی بینی است. معمولا به دلیل بروز حوادث تیغه بینی دچار انحراف و یا اختلال شده و به همین دلیل جریان هوا درون حفرهی بینی مختل میشود. در سپتوپلاستی برای رسیدن به غضروف یا استخوان و به منظور صاف کردن تیغه بینی از آندوسکوپ استفاده میشود.
این روش جراحی معمولا ظرف یک ساعت انجام شده و معمولاً برای انجام آن فقط بیحسی موضعی انجام خواهد شد.
بیحس شدن دندانهای جلویی و خونریزی معمولاً بعد از انجام جراحی رخ میدهد. اما در بسیاری از موارد تیغه بینی بعد از ۳ تا ۶ ماه به صورت کلی بهبود خواهد یافت.
لوزه برداری
تانسیلکتومی (Tonsillectomy) یا لوزه برداری، بعد از دههی ۱۹۷۰ کمتر رواج دارد. در این عمل جراحی لوزه ها به صورت کامل از قسمت پشتی گلو برداشته میشوند.
لوزه برداری به دلیل افزایش کیفیت زندگی کودکانی که مرتب به عفونت گلو و یا وقفه تنفسی در خواب دچار میشوند، انجام میشود. روشهای مختلفی برای برداشتن لوزه وجود دارد. معمولا بیشتر انواع برداشتن لوزه به صورت سرپایی انجام میشود ولی در مواردی هم پزشک برای اینکه اطمینان پیدا کند درد به خوبی مدیریت میشود و بیمار آب زیادی را از دست نخواهد داد، بیمار را یک شب در بیمارستان بستری خواهد کرد. بستری کردن معمولاً در مورد کودکان صادق است و بزرگسالان معمولاً به صورت سرپایی درمان میشوند.
جراحی تعویض مفصل ران و زانو
بر اثر حوادث و ضربات و یا بیماریها گاهی لازم است که مفصل و یا قسمتی از آن با پروتز جایگزین شود. این جراحی یک جراحی سخت است که نیازمند مراقبتهای پس از عمل ویژه است.
با این وجود جراحی سرپایی مفصل زانو و ران امروزه بسیار شایع و معمول شده است. این نوع از جراحی با درد کمتر و خطر کمتر بروز عفونت همراه است.
میومکتومی
فیبروم های رحمی گاهی بدون علامت بوده و گاهی با درد شدید شکمی و پریودهای سنگین همراه هستند. فیبروئیدها یکی از شایعترین مشکلات زنان بوده و در آمریکا بین ۲۰ تا ۸۰ زنان تا رسیدن به ۵۰ سالگی آن را تجربه میکنند ولی در بسیاری از آنها فیبروئیدها بدون علامت هستند.
میومکتومی (Myomectomy) یک جراحی کمتر تهاجمی بی خطر برای برداشتن فیبروئیدها از داخل رحم است و به صورت لاپاراسکوپی انجام میشود. این نوع از جراحی خطرات کمی دارد و هیچ جای زخمی روی شکم و یا بر روی رحم به جای نمیگذارد. افراد با گذشت چند روز از جراحی به راحتی به سر کار و یا فعالیتهای روزانه عادی خود باز خواهند گشت.
وازکتومی
وازکتومی معمولاً طی ۳۰ دقیقه انجام میشود. بعد از یک دوره کوتاه استراحت، فرد میتواند به خانه بازگشته و فعالیتهای عادی خود را از سر بگیرد. اما برای از سر گرفتن رابطه جنسی باید یک هفته زمان سپری شود.
در وازکتومی مجاری وابران بریده و مسدود میشوند و به این ترتیب اسپرم وارد میزراه نخواهد شد. اسپرمها دیگر قادر به خروج از بدن نیستند و بدون ایجاد خطر خاصی در هم شکسته شده و جذب میشوند. بعد از وازکتومی تخمک لقاح یافته زن منجمد شده و در بانک تخمک نگهداری میشود. هر چند شانس باروری در این حالت کمتر از حالت طبیعی خواهد بود. امکان بازگشت وازکتومی هم وجود دارد.
مشکلات کیسه صفرا مانند سنگ کیسه صفرا گاهی پزشک معالج را مجبور به برداشتن کیسه صفرا میکند. در روش جراحی کوله سیستکتومی لاپاراسکوپی (laparoscopic cholecystectomy) چهار شکاف کوچک در حفرهی شکمی ایجاد شده و یک ابزار لاپاراسکوپی برای خارج کردن کیسه صفرا وارد بدن میشود. اگر بیمار در معرض خطر بالا باشد و به همین دلیل نیاز به عمل جراحی اورژانسی داشته باشد، بعد از جراحی باید در بیمارستان بستری شود. اما در بسیاری از موارد، این جراحی به صورت سرپایی انجام میشود.
عوارض جانبی کوله سیستکتومی لاپاراسکوپی کم بوده و فرد ۱۰ تا ۱۴ روز بعد از جراحی می تواند فعالیتهای عادی خود را از سر بگیرد.